药疹的治疗方法 导致药疹的影响因素
一、长药疹以后如何治疗好
生病了难免要吃药打针,但是有的人对于某些药物成分是会过敏的,如果在不知情的情况下使用了,很有可能会引发药疹,严重的甚至会因此丧命。那么如果长药疹了该如何治疗好呢?
1、抗休克与供氧对伴发过敏性休克者要分秒必争,立即皮下或肌内注射1:1000肾上腺素0.3~0.5ml。呼吸困难者予以吸氧,喉头水肿已堵塞呼吸道时,可考虑气管切开。
2、激素对Steveus-Johson综合征、TEN、重症剥脱性皮炎型过敏性皮疹者,及早使用大剂量糖皮质激素为挽救生命的关键措施。用量应足以控制临床症状为准。症状控制后应尽快减量至停药。
3、抗组胺药选H1受体拮抗剂,如苯海拉明每次50mg,每日3次或20mg肌注,每日3次等,对皮肢瘙痒与水肿的缓解有一定效果。
4、维持水电解质平衡注意胶体或蛋白质的输入量,必要时输血或血浆。
5、预防及治疗感染。
6、粘膜损害的处理可用3%硼酸水清洗结膜,皮质类固醇眼药滴眼每3h一次。
7、皮肤损害的局部治疗选用无刺激、具保护性并有一定收敛作用的药物,根据损害的特点进行治疗。
二、导致药疹的影响因素有哪些
在平时我们对药疹这种疾病的了解不是很深入,这就给我们的治疗带来一些不好的影响。事实上,要想很有效治疗药疹,就必须将这些东西给搞清楚,否则无法取得好的效果。那么,导致药疹的影响因素有哪些呢?
制剂
如油剂青霉素较水剂青霉素容易致敏;非结晶型胰岛素较结晶型胰岛素容易致敏,据分析这种情况可能与其赋形剂有关。事实上,几乎所有的制剂多含有多种不同的赋形剂或添加剂,其中诸如某些色素、香料、高分子油脂、溶媒等都有可能成为致敏因素如1937年美国市场上*一种磺胺制剂,用二乙烯乙二醇(DIETHYENEGLYCOL)作溶媒,结果不少服用者因此而致死;在加拿大有100多种药物含有可诱发哮喘的酒石黄(TARTRAGINE)作为着色剂。
药物制剂中因制作工艺问题可能混入某些杂质,亦可能成为引发ADR潜在因素,如青霉素反应之多,有认为与其含有蛋白性杂质有关。
给药途径
一般而论,药物外用比内服比较容易引起反应,如磺胺类、抗组胺类药物即有此情况;注射比口服较易引起反应,如抗生素类。皮肤试验(划痕、皮内)、眼结膜滴药可引起过敏性休克等严重反应。药物的局部外用引起的局部皮肤反应统称为接触性皮炎,但也偶有因药物吸收而以前全身性甚至是严重的药疹。
用量与疗程
用药剂量过大可能引起ADR甚至致死。20世纪五六十年代曾采用“短程锑剂疗法”治疗日本血吸虫病,将1个月的剂量集中在3-7天内用完,在治疗中产生大量的药疹,发生率高达30—40%,显然与用量过大有关。一些药物即使有毒性,但若患者因治疗需要而必须长期用药,如一些癌症患者接受化疗药物,因长期应用而引起各种不良反应者相当多见。
此外,对于有过敏体质的人,同一种药物的频繁反复使用,或几种药物的联合应用,引发药物反应的可能性势必增加,出现交叉过敏或多元性敏感。
药物化学特性
药物的化学结构不同,其致敏性不同,一般而论,高分子量生物制品较低分子量化学药物容易致敏;有机性化学药物较无机性化学药物容易致敏;人工合成药较天然药物容易致敏;重金属盐类药物较轻金属盐类药物容易致敏;在卤素化学药物中,碘化物较溴化物容易致敏,而氯化物则极少过敏。
三、药疹患者的饮食宜忌
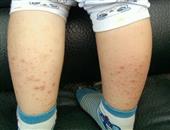
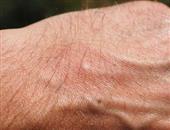
药疹是药物通过口服、外用和注射等途径进入人体而引起的皮肤黏膜炎症的反应。几乎所有的药物都有可能引起皮炎。饮食对疾病的康复帮助很大,那么。药疹患者对饮食有什么要求吗?下面专家给大家介绍药疹患者的饮食宜忌:
一、药疹患者吃哪些食物对身体好?
1、多饮茶水或清淡饮料。
2、瘙痒宜吃苋菜、白菜、芥菜、芋艿、海带、紫菜、鸡血、蛇肉、穿山甲。
3、感染宜吃荠菜、螺蛳、针鱼、泥鳅、鲥鱼、金针菜、油菜、芋艿、绿豆、赤豆、马兰头。
二、药疹患者不要吃哪些食物?
2、忌肥腻、油煎、霉变、腌制食物。
3、忌公鸡、鹅等发物。
4、瘙痒严重时忌海鲜及刺激、致敏食物。
5、溃疡、出血忌温热性食物:羊肉、韭菜、姜、胡椒、桂皮等。
四、药疹患者要做哪些检查
很多皮肤病的症状都有相似之处,临床上也有好多患者把皮炎和药疹给混淆了,给治疗增加了难度。今天我们就先说说药疹的诊断方法,如果患者在服用药物后发现自己有药疹症状,也能了解自己需要做哪些方面的检查。
(1)皮肤试验
①划痕、挑刺(prick)或皮内试验阳性反应提示皮肤对该药过敏,但口服或注射给药不通过皮肤,可不引起反应。另一方面,皮试阴性后给药发生反应的亦非少见。许多例青霉素过敏性皮疹,都是在皮试阴性后给药引起的。再者,皮内试验的危险性与再暴露试验基本一样,进行前要采取预防措施。而且对某药反应的患者,常不一定对该药本身而是对它的代谢产物过敏。例如对青霉素反应的,常是对它的衍生物青霉酸基团而不是对青霉素本身过敏。还有的过敏性皮疹是对药物所含杂质而不是对药物本身的反应。
②皮窗试验(skinwindowtest)将被试药物放在几毫米擦伤的正常皮肤上,覆以盖玻片,对药物敏感的患者局部发生炎性反应后,盖玻片上的嗜酸性粒细胞计数波动于0.20-0.95,而对照组则在0-0.07之间,但试验结果常不可靠。
③斑贴试验对固定性过敏性皮疹、湿疹型过敏性皮疹的诊断有一定价值,对其他类型过敏性皮疹的诊断无用。
(2)特异性淋巴细胞转化试验
致敏药物与患者白细胞共同培养,观察淋巴细胞母细胞样转化情况。因确定的致敏原难以肯定,且假阴性较多,故其诊断价值有限。
(3)巨噬细胞移动抑制试验
体外培养的致敏淋巴细胞在致敏药物作用下,释放巨噬细胞移动抑制因子。本试验主要检测T细胞功能,抑制试验阳性提示对该药物迟发超敏反应的存在。
(4)嗜碱粒细胞脱粒试验
致敏药物与患者的特异性IgE抗体起反应,使嗜碱粒细胞脱颗粒,若脱颗粒细胞计数达50%以上即为阳性。对诊断I型反应有一定帮助。