肺出血-肾炎综合征(Goodpasturessyndrome)可能系病毒感染和/或吸入某些化学性物质引起原发性肺损害。由于肺泡壁毛细血管基膜和肾小球基底膜存在交叉反应抗原,故可以引起继发性肾损伤。本病的特征为咯血、肺部浸润、肾小球肾炎、血和累及的组织中有抗基底膜抗体。
【病因学】
明确的病因尚未证实,但多推测与感染特别是病毒感染有关。另有报告得病前曾有接触汽油、碳氢(烃)化合物史。故认为这些化学物质和/或病毒可能是致病因子。
【发病机理】
目前已公认肾脏发病原理为抗基底膜抗体型肾炎的免疫反应过程。由于某些发病因素原发性损伤肺泡间隔和肺毛细血管基膜,后者刺激机体产生抗肺基膜抗体,在补体等作用下引起肺泡一系列免疫反应。由于肺泡壁基膜和肾小球基底膜间存在交叉抗原,故内源性抗肺基膜抗体又能与肾小球基底膜起免疫反应,损伤肾小球。
【病理改变】
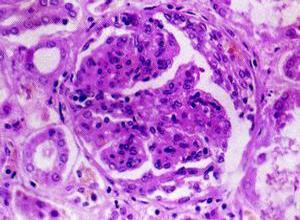
肺表面弥漫性出血,切面可见水肿和陈旧的出血。镜检见肺泡内出血,肺泡腔内常有吞噬含铁血黄素的吞噬细胞,局灶性肺泡纤维组织增殖。免疫荧光检查显示肺泡间隔和肺毛细血管基膜有免疫球蛋白和C3呈线状沉积,肾脏病理改变似急进性肾小球肾炎。此外,早期肾小球毛细血管呈局灶和节段性坏死,后期肾小球周围有淋巴细胞浸润为一特点。
肾脏表现:每例均有蛋白尿、红细胞及管型,可有肉眼血尿。肾功能减退,然而进展速度不一,有的患者可在1~2日内呈现急性肾功能衰竭,大多数在数周至数月内发展至尿毒症,少数演变较慢,有稳定在原水平或缓解以后又复发者。
血清学检查:抗肾小球基膜抗体效价均增高而其他自身抗体均阴性,个别病例有免疫球蛋白增高,抗基膜抗体浓度不一定和肺、肾病变的严重度成比例。
【诊断】
根据反复咯血、血尿、X线征象及痰中含铁血黄素细胞阳性即可作出诊断,单纯有肺部表现则要和特发性肺含铁血黄素沉着症鉴别。肾脏症状出现后诊断较易,但要和坏死性血管炎有肺及肾表现者、尿毒症伴咯血者鉴别。
【临床表现】
发病前不少患者有呼吸道感染,以后有反复咯血,大多数出现在肾脏病变之前,长者数年(最长可达12年),短者数月,少数则在肾炎后发生。X线检查见两肺有弥漫性或结节状阴影,自肺门向周围扩散,肺尖及近膈肌处清晰,常一侧较重,有的无咯血史,但经痰含铁血黄素及胸片检查证实有出血。在咯血时肺弥散功能减退,出现低氧血症,贫血常见。
【治疗措施】
采取综合疗法,血浆置换与皮质激素和环磷酰胺等合并使用,即可清除和降低血清抗肾基膜抗体浓度,同时可清除对体内组织有损伤的物质α、β补体等,从而减轻和改善肾和肺的病变。血浆置换和激素免疫抑制剂无效病例,可考虑双肾切除。肺出血明显者以腹膜透析为宜。透析过渡几个月或半年以上,一但血液内抗肾基膜抗体消失后可施行肾移植,可避免移植肾复发肾炎发生。
肺出血-肾炎综合征可能系病毒感染和/或吸入某些化学性物质引起原发性肺损害。由于肺泡壁毛细血管基膜和肾小球基底膜存在交叉反应抗原,故可以引起继发性肾损伤。本病好发于男性青年,男与女之比为9∶1。16岁以下患者少见。
肺出血-肾炎综合征病因
病因尚未明了。可能与病毒感染有关,也可发生于对一些药物过敏如用青霉胺之后。偶可发生于重金属中毒、硬皮病、肝炎和巨球蛋白血症之后。
肺出血-肾炎综合征临床表现
发病前不少患者有呼吸道感染,以后有反复咯血,大多数出现在肾脏病变之前,病程长者数年,短者数月,少数则在肾炎后发生。X线检查见两肺有弥漫性或结节状阴影,自肺门向周围扩散,肺尖及近膈肌处清晰,常一侧较重,有的无咯血史,但经痰含铁血黄素及胸片检查证实有出血。在咯血时肺弥散功能减退,出现低氧血症,贫血常见。
肺出血-肾炎综合征检查
1.一般检查
通常应包括血常规,血液生化,肾功能,动脉血气分析,尿常规等。
2.血清学检查
初选试验可包括抗核抗体(ANA)谱,抗双链(ds)DNA,抗中性粒细胞胞浆抗体(ANCA),抗基底膜(GBM)抗体和抗磷脂抗体。SLE患者可有高滴度ANA和dsDNA,而补体水平降低。Goodpasture综合征的循环抗GBM抗体阳性。ANCA包括核周型(P-ANCA)和细胞浆型两种,前者为针对髓过氧化物酶(MPO),弹力酶和乳铁蛋白的抗体,后者针对的抗原为分布在细胞浆的丝氨酸蛋白3(PR3),即C-ANCA。显微镜下多动脉炎、Churg-Strauss血管炎和寡免疫性肾小球肾炎(PIGN)可出现P-ANCA阳性。
3.组织学检查
活检部位的选择取决于具体疾病,如诊断韦氏肉芽肿,可进行鼻或鼻窦活检,侵入性小诊断价值又高。
4.肾活检
除了常规光镜检查外,通常需要进行直接免疫荧光染色。免疫介导的肺泡出血综合征同时有肾受累时,则肾病理为坏死性肾小球肾炎,组织学改变的程度不同,从轻的系膜增厚至严重的新月体性肾小球肾炎,肾动脉血管炎则很少。各种疾病的免疫荧光染色有不同表现,抗基底膜抗体(ABMA)病沿肾小球基底膜有线样沉积,胶原血管病及特发性免疫复合物介导的肾小球肾炎呈颗粒状沉积,而PIGN的免疫荧光检测为阴性,联合血清学ANCA、ABMA、ANA等检测能够提高对诊断、治疗和预后的判断意义。
5.气管镜检查
气管镜和肺泡灌洗(BAL)检查有助确诊肺泡出血,排除感染和气道局部病变引起的出血,从而帮助鉴别诊断和寻找病因。根据BAL的回收液血性程度逐渐增加,可肯定为活动性出血,此外,显微镜检查发现含铁血黄素细胞也具有肯定肺泡出血的价值。
6.肺活检
经支气管肺活检对于DAH的诊断价值有限,为明确病因需开胸肺活检。肺活检仅适用于经常规检查仍未明确病因,且病情相对稳定,能够耐受单侧肺萎陷的患者。严重肺出血和呼衰病人不适宜开胸肺活检。肺活检术后可伴发感染和气胸。
肺出血-肾炎综合征诊断
1.肺出血,肺泡基膜IgG呈线样沉积。
2.急进性肾炎综合征,肾脏大量新月体形成(毛细血管外增生性肾炎)可伴毛细血管坏死GBM有IgG呈线样沉积。
3.血清抗GBM抗体阳性。
肺出血-肾炎综合征鉴别诊断
1.肺肾综合征
可引起肺肾综合征的疾病除了肺出血-肾炎综合征之外还有多种如ANCA相关性系统性血管炎、SLE及感染引起的肾炎此外肾静脉血栓所致的肺栓塞、终末期肾衰所致的充血性心力衰竭也可发生咯血。
2.狼疮性肾炎
此病患者表现急进性肾炎时可出现急性肾功能衰竭伴肺出血症状易与肺出血-肾炎综合征混淆。但该病多见年青女性,一般有皮肤、关节等全身多系统损害血清免疫学检查可助诊断
3.小血管炎肾炎
此类疾病可有肺出血表现而近似肺出血-肾炎综合征。但该病多见于50~70岁中老年人,有乏力低热体重下降等全身症状明显血抗中性粒细胞胞质抗体阳性。其中韦格纳肉芽肿者可呈间质性炎症,两者偶可同时存在。
4.急性肾炎伴左心衰竭
此病可有血痰及呼吸困难表现与肺出血-肾炎综合征类似,但该病多见于青少年患者。多有链球菌感染史常因严重高血压水钠潴留而产生水肿、充血性心力衰竭肾活体病理检查可资鉴别。
5.急进性肾炎
急进性肾炎(新月体性肾炎)的免疫发病机制除了抗GBM肾炎外,免疫复合物肾炎及细胞免疫性血管炎也可引起典型的新月体肾炎及急进性肾衰竭。
6.特发性肺含铁血黄素沉着症
此病的咯血痰中含铁血黄素细胞及肺部X线表现都极似肺出血-肾炎综合征。但此病多发生于16岁以下的青少年,病情进展缓慢,预后好,肺及肾活检可助鉴别。
肺出血-肾炎综合征并发症
主要并发肺出血重者可危及生命,大量或持续出血可发生缺铁性贫血。肾脏受损可出现少尿或无尿,血清肌酐浓度急速升高,肾脏损害呈急进性发展,数月内发展至尿毒症。个别病例可转化为其他类型肾脏疾病。
肺出血-肾炎综合征治疗
治疗的关键在于早期确诊,及时去除诱因和有效的治疗。
1.一般治疗
要加强护理注意保暖,防治感冒,戒除吸烟,减少和避免各种可能的致病诱因如合并感染,常使肺部病变反复加重须及早积极有效地使用抗菌药物治疗,防治继发感染加重病情,临床显示广谱第三代头孢菌素,头孢他啶(头孢噻甲羧肟)疗效满意。本病严重而持久的咯血可致严重的缺铁性贫血应注意纠正,可补充铁剂,常用硫酸亚铁、叶酸、维生素B12;必要时输新鲜血。
2.肾上腺皮质激素和免疫抑制剂
肾上腺皮质激素和免疫抑制剂两者联合应用,能有效地抑制抗基膜抗体形成,可迅速减轻肺出血的严重性和控制威胁生命的大咯血。一般可选用甲泼尼龙(甲基强的松龙)冲击治疗,在强化治疗2个月后逐渐减少剂量,并维持治疗至少3~6个月。本疗法尚可防止血浆置换后反馈性抗GBM抗体合成亢进,如同时加用免疫抑制剂环磷酰胺或硫唑嘌呤疗效更佳。亦可一开始既口服泼尼松(强的松)再加用免疫抑制剂,病情控制后停用免疫抑制剂泼尼松(强的松),缓慢减至维持量继续口服治疗,全疗程半年~1年。
3.血浆置换与免疫吸附疗法
血浆置换或免疫吸附可去除抗GBM抗体积极的血浆置换治疗,联合应用免疫抑制剂和中等剂量的皮质激素疗法,可有效地制止肺出血和改善肾功能,结合口服泼尼松(强的松)和使用大剂量细胞毒药物(主要是环磷酰胺)。
4.抗凝与纤溶治疗
因为纤维蛋白相关抗原在受损部位出现,从理论上讲抗凝血药配以皮质激素和细胞毒性药物对本病的治疗是有益的,但是研究未能证明。
5.肾脏替代治疗
对于常规治疗无效或治疗较迟而进入终末期肾脏病,以血液透析或腹透维持生命的患者,如病情稳定,血中循环抗基膜抗体降低至测不出,可考虑肾移植治疗。
6.其他
确诊为本病的患者,如肾活检证明为不可逆性损害,大剂量激素冲击疗法和血浆置换术难以控制肺出血,可考虑作双侧肾切除,以透析治疗替代肾功能,在治疗过程中有加重肺出血的危险者不宜采用抗凝和抗聚集治疗,另外应加强支持疗法和防止继发感染。